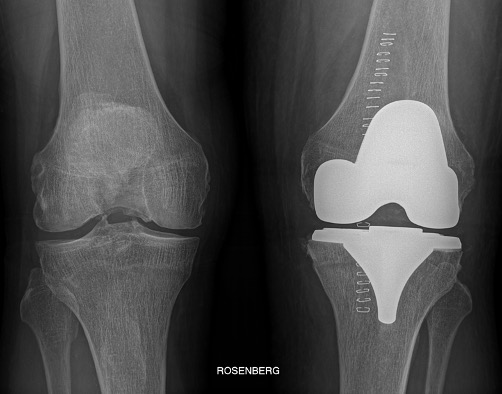
Cos’è la protesi totale del ginocchio
La protesi totale del ginocchio è un intervento chirurgico finalizzato al rivestimento integrale delle superfici articolari di femore e tibia.
Viene consigliato quando queste sono gravemente danneggiate da un processo degenerativo, come nel caso dell’artrosi avanzata.
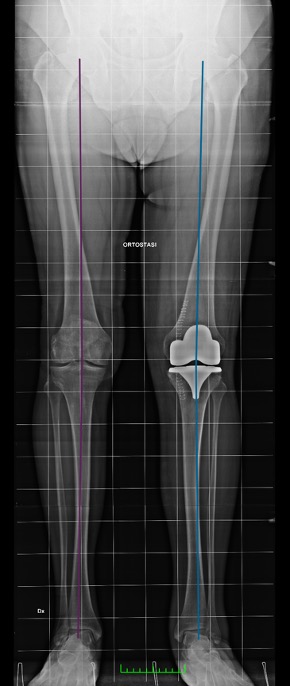
Protesi totale del ginocchio sinistro (teleradiografia degli arti inferiori).
La regola che seguo fedelmente durante l’intervento chirurgico è quella di preservare sempre le parti non danneggiate dell’articolazione.
Di conseguenza, quando possibile, lavoro sull’unico compartimento interessato dall’artrosi, utilizzando una protesi monocompartimentale.
Tuttavia questo non è sempre possibile: quando il ginocchio è gravemente danneggiato in tutti i suoi compartimenti, eseguire una protesi parziale (monocompartimentale) non è sufficiente. Per risolvere il problema è necessario utilizzare una protesi totale di ginocchio.

Protesi parziale del ginocchio.

Protesi totale del ginocchio.
In caso di artrosi avanzata, infatti, si sviluppano delle importanti deformità della gamba e i sintomi che ne derivano possono essere invalidanti, tanto che può risultare difficoltoso semplicemente camminare o salire le scale.
L’intervento di protesi totale del ginocchio è un intervento sicuro, in grado di eliminare il dolore e correggere eventuali mal-allineamenti dell’arto, in modo da consentire al paziente la ripresa delle normali attività di tutti i giorni e, in casi selezionati, anche le attività sportive.
La protesi totale è costituita da una componente unica per il femore (condili mediale e laterale, troclea) e da una componente unica per la superficie tibiale.

Protesi totale di ginocchio: le componenti protesiche.
Le protesi totali di ginocchio possono essere impiantate con un approccio mininvasivo, analogamente a quanto succede per le protesi monocompartimentali.
Protesi totali di ginocchio: i vantaggi della chirurgia mininvasiva
Un intervento con un approccio mininvasivo ha molti vantaggi, vediamoli insieme!
Il vantaggio principale di un intervento eseguito con tecnica mininvasiva è quello di ridurre al minimo l’impatto della chirurgia.
Il beneficio per il paziente è immediato: si ha una ridotta perdita di sangue e una diminuzione del dolore post-operatorio.
In questo modo è possibile ottenere, rispetto al passato, un rapido recupero funzionale e ritorno alla normalità.
Questo risultato è raggiungibile solo se si seguono alcuni principi di base, applicati durante l’intervento chirurgico, che caratterizzano la tecnica mininvasiva rispetto a quella tradizionale:
- Ridotta incisione chirurgica
- Applicazione di una finestra mobile per l’esposizione articolare
- Risparmio del meccanismo quadricipitale e del recesso sovrarotuleo
- Spostamento senza eversione della rotula
- Nessuna dislocazione femoro-tibiale
- Nuovi strumentari chirurgici con minore ingombro spaziale
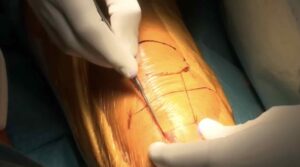
Incisione della pelle per l’intervento di protesi del ginocchio.
La tecnica chirurgica viene eseguita in modo meticoloso, a cominciare dalla via di accesso: l’incisione della pelle e dei tessuti profondi deve essere il più possibile ridotta.
La via chirurgica che utilizzo è la mini-midvastus, che si differenzia da quella tradizionale perché viene completamente risparmiato il tendine quadricipitale, elemento fondamentale dell’apparato estensore del ginocchio.
Inoltre, seguo sempre, quando possibile, il principio di conservazione del legamento crociato posteriore.
In questo modo viene conservato il patrimonio osseo femorale e viene salvaguardata gran parte della sensibilità propriocettiva del ginocchio.
Inoltre, la cinematica articolare risulta più simile a quella del ginocchio sano, il movimento articolare sarà di conseguenza più fisiologico e anche il recupero post-operatorio sarà migliore rispetto a quello degli interventi tradizionali.
Un ulteriore importante vantaggio, rispetto alle tecniche tradizionali, è che la tecnica mininvasiva che utilizzo non prevede l’utilizzo del laccio emostatico durante l’operazione.
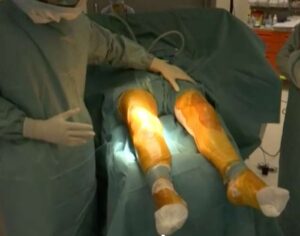
Preparazione del campo operatorio senza l’utilizzo del laccio emostatico.
In questo modo sono ridotti edema, rigidità post-operatoria e il recupero della forza muscolare avviene più velocemente.
Per di più, NON si sviluppa dopo l’intervento l’effetto infiammatorio da riperfusione dovuto al rilascio di radicali liberi, tipico quando si utilizza il laccio.
Tutti i vantaggi appena esposti hanno un impatto notevole sul recupero del paziente.
L’intero percorso è perfezionato solo grazie a un’ottima collaborazione di un team multidisciplinare composto anche da anestesisti, fisioterapisti ed infermieri di reparto.
La “chirurgia bloodless”: scopri di cosa si tratta
Per molti pazienti la trasfusione di sangue dopo l’intervento chirurgico non rappresenta un’opzione, sia per preoccupazioni relative alla sicurezza sia per motivi religiosi.
La comprensione e il rispetto di questo punto di vista rappresenta una priorità della mia pratica lavorativa. Per questo motivo metto in atto delle misure riassunte nel termine “chirurgia bloodless”.
La “chirurgia bloodless” (tradotto letteralmente dall’inglese “senza sangue”) rappresenta un approccio volto al risparmio del sangue del paziente, evitando quindi di ricorrere alla trasfusione post-operatoria.
Si tratta di un metodo che ha come obiettivo quello di implementare lo stato di salute del paziente nell’immediato periodo post-operatorio. Si favorisce così un recupero più veloce, diminuendo di conseguenza i giorni di degenza in ospedale.
Tra i benefici c’è inoltre una riduzione delle infezioni post-chirurgiche.
Ecco come si sviluppa questa metodica:
- Anzitutto, nel periodo antecedente all’operazione un supporto nutrizionale adeguato sarà fondamentale per incrementare i livelli di emoglobina nel sangue.
- Prima dell’intervento, un processo chiamato emodiluizione sostituisce temporaneamente una porzione di sangue con dei fluidi. Si diminuisce così l’impatto della perdita ematica intraoperatoria.
- Durante l’intervento, le moderne tecniche anestesiologiche si combinano con i principi della mininvasività, al fine di ridurre l’impatto della chirurgia in modo sostanziale.
- Dopo l’intervento, l’utilizzo di alcuni farmaci come l’acido tranexamico fa parte di un protocollo volto ad evitare le perdite ematiche ed eliminare le trasfusioni.
Le protesi totali di ginocchio: modelli di protesi a confronto
Non tutte le protesi totali di ginocchio sono uguali: esistono diversi modelli che hanno delle specifiche indicazioni. La scelta deve essere accuratamente effettuata a seconda delle caratteristiche del paziente e del livello di compromissione del ginocchio.
La maggior parte delle volte utilizzo una protesi a conservazione del legamento crociato posteriore (protesi CR, ovvero cruciate retaining).
Questa ha numerosi vantaggi. Innanzitutto, mantenendo intatto il legamento crociato posteriore, si preserva la funzione che esso svolge nel ginocchio nativo.
Esso ha il compito di stabilizzare l’articolazione e “guidare” il movimento dei condili femorali durante la flessione del ginocchio, consentendo una cinematica fisiologica.
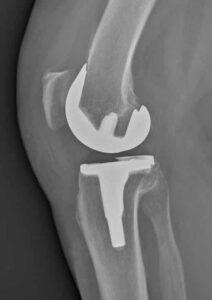
Protesi totale del ginocchio CR. In questo caso è conservata la funzione del legamento crociato posteriore.
Più raramente, un livello di compromissione avanzato del ginocchio può richiedere un diverso tipo di impianto, più tradizionale e più largamente utilizzato in passato.
Questo necessita del sacrificio del legamento crociato posteriore (protesi PS, ovvero posterior stabilized) e di una porzione di osso sul versante femorale. Tali elementi sono rimpiazzati da un sistema di vincolo in grado di garantire la stabilità del ginocchio durante il movimento.
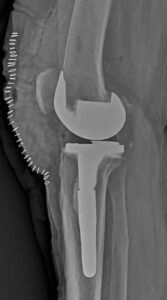
Protesi totale del ginocchio PS. L’asportazione di una porzione ossea sul femore fa spazio ad un sistema di vincolo al fine di stabilizzare l’articolazione.
Pertanto, la protesi CR rappresenta l’alternativa meno invasiva.
Si tratta, inoltre, del tipo di impianto in grado di durare più a lungo, poiché in questo sistema sono ridotte le sollecitazioni sull’interfaccia osso-protesi rispetto alle protesi PS.
Per un approfondimento sulla durata delle protesi articolari, clicca qui!
I materiali: di cosa è fatta una protesi di ginocchio?
La protesi di ginocchio è costituita da leghe metalliche, che sono composte principalmente da cromo-cobalto o titanio.
Tra le superfici metalliche di femore e tibia è interposta una componente costituita da una speciale plastica ad alta resistenza, il polietilene.
Questo è un materiale particolarmente liscio, che facilita lo scorrimento della componente femorale durante i movimenti del ginocchio.
Tutti i materiali utilizzati sono biocompatibili, come ad esempio gli impianti dentali.
Nei pazienti che presentano delle allergie ai metalli come il nichel, utilizzo delle protesi anallergiche in Oxinium.
Quanto dura una protesi del ginocchio?
Secondo i dati riportati nei Registri Protesici Nazionali, a 15 anni dall’intervento, circa il 90-95 % delle protesi è ancora funzionante, senza necessità di un intervento di revisione.
Questa percentuale scende a circa l’80% a 25 anni dall’intervento.
Per approfondire questo argomento vai alla sezione dedicata sulle protesi d’anca, cliccando qui.
Protesi totale di ginocchio: le possibili complicanze
Il tasso di complicanze dopo l’intervento di protesi del ginocchio è intorno all’1,5%.
Le eventuali complicanze possono rallentare il recupero post-operatorio o in rari casi inficiare il risultato a lungo termine della protesi; per questo la loro conoscenza specifica e capacità di gestione è molto importante.
Nei rari casi in cui si verifichino, vanno comunque affrontate con serenità insieme al paziente, al fine di risolvere il problema in modo ottimale.
I pazienti più a rischio sono, sfortunatamente, quelli con patologie croniche (come il diabete, le malattie cardiache, neurologiche ecc).
Vediamo quali sono le possibili complicanze:
- Infezione: si tratta di un’evenienza rara ma purtroppo possibile. Come per tutti gli interventi chirurgici, è possibile che si sviluppi in seguito all’operazione. L’infezione si può presentare in forma superficiale (è interessata la ferita chirurgica) e/o profonda (è interessata la protesi). La seconda evenienza si può presentare anche a distanza di anni dall’intervento chirurgico, a causa di batteri provenienti da altre parti del corpo tramite il circolo sanguigno.
Le infezioni della ferita chirurgica solitamente vengono trattate con gli antibiotici, mentre quelle profonde possono necessitare di un nuovo intervento chirurgico di lavaggio articolare e, nei casi più gravi, di revisione della protesi.
- Frattura: si può verificare a causa dello stress applicato sulle superfici ossee durante la fase di impianto della protesi. Sono possibili a livello del piatto tibiale o del condilo femorale. Queste vengono riconosciute e trattate durante l’intervento chirurgico stesso e, generalmente, non rappresentano un problema per una normale riabilitazione post-operatoria.
- Instabilità: è una complicanza che può insorgere dopo l’intervento chirurgico. Questa deriva da un bilanciamento dei legamenti non ottimale. Si può presentare nei casi di ginocchia marcatamente instabili in partenza o in pazienti che presentano già prima dell’intervento notevoli difficoltà nella deambulazione.
- Complicanze nervose: dopo l’intervento è possibile, seppur raro, che si verifichi una paralisi del nervo peroneo comune. Questa potrebbe verificarsi in caso di correzione di importanti deformità in valgo, a causa di uno stiramento delle fibre nervose. Altre complicanze sono di entità molto minore e ne è un esempio la sensazione di intorpidimento nella zona della cicatrice. Quest’ultima è destinata a risolversi nel corso di alcuni mesi.
- Altre complicanze: mal-posizionamento delle protesi o l’ipocorrezione (o ipercorrezione) delle eventuali deformità assiali possono causare delle complicanze tardive, come la mobilizzazione dell’impianto protesico (ovvero lo scollamento dall’osso) o un’usura precoce dell’inserto in polietilene. In questi casi sarà necessario un intervento chirurgico per revisionare l’impianto.
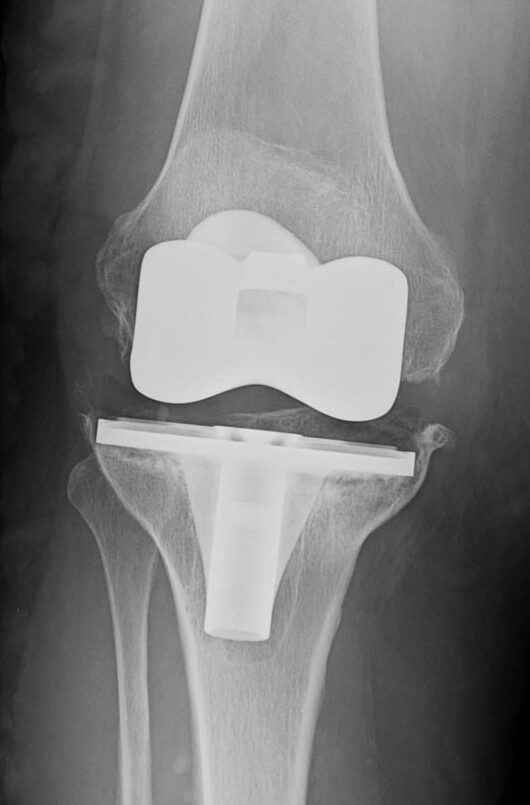
Radiografia del ginocchio che mostra mobilizzazione (scollamento dall’osso) della componente tibiale.
Spero di aver spiegato in modo esaustivo quali sono i vantaggi dell’approccio mininvasivo quando si parla di protesi del ginocchio.
RICORDA! Se pensi che per trattare la tua condizione sia necessario un intervento di protesi totale di ginocchio, molto probabilmente potresti in realtà risolvere il problema con una protesi monocompartimentale!